- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:32.
- Naposledy zmenené 2025-01-24 09:09.
Toto je stav, pri ktorom dochádza k zakriveniu hrebeňa do strany, pričom defekt sa vyskytuje od narodenia u 1 z 10 000 novorodencov a je oveľa menej často ako získaná forma ochorenia. Vrodená skolióza v ICD-10 je uvedená pod kódom M41.

Reasons
Neexistuje žiadna dedičná predispozícia a príčinou vrodenej skoliózy u dojčiat sú poruchy tvorby chrbtice v štádiu plodu. Celkovo existujú tri hlavné typy anomálií, ktoré sa začínajú rozvíjať už v maternici:
- Mierna forma, pri ktorej dochádza k miernej deformácii štruktúry jedného stavca alebo malej skupiny (2-3). Najčastejšie sa vyskytuje v oblasti hrudníka.
- Priemerná forma vrodenej skoliózy hrudnej chrbtice. V tomto prípade niektoré stavce strácajú svoju pohyblivosť, v dôsledku čoho sa z niekoľkých kostných útvarov vytvárajú veľké nepohyblivé úseky. V tomto prípade sa neaktívne oblasti začnú posúvať do strán.
- V ťažkej forme začínajú stavce a platničkyrásť spolu. Toto je najnebezpečnejší typ, pretože môže viesť k posunutiu a deformácii vnútorných orgánov. Vady všetkých troch typov sa vyvíjajú v prvých týždňoch tehotenstva.
Hlavnými príčinami sú faktory ako užívanie kontraindikovaných liekov počas tehotenstva, pitie alkoholu, fajčenie a iné formy intoxikácie, ako aj radiačná záťaž. Okrem vonkajšieho škodlivého vplyvu zohráva úlohu aj nedostatok vitamínu D. Vrodenú skoliózu u detí nie je možné úplne vyliečiť.

Príznaky
Pre vrodenú skoliózu chrbtice nie je charakteristická výrazná bolesť. Jeho príznaky v ranom veku môžu rodičia a pediatri zistiť starostlivými vyšetreniami. Medzi hlavné príznaky vrodenej skoliózy viditeľné pri vyšetrení patria nasledujúce patologické zmeny:
- ramená sú nerovnomerné (nie sú na rovnakej úrovni);
- externým hodnotením polohy tela je možné zistiť určité zakrivenia;
- v polohe bokov je asymetria, navyše môže byť na jednej strane vydutina v oblasti stehien;
- v páse je zaznamenané vizuálne skreslenie.
Iné znaky
V prípade, že sú pri skolióze postihnuté nervové zakončenia, môže sa diagnostikovať čiastočná necitlivosť končatín, porucha koordinácie pohybu. Ako ukazuje lekárska prax, poranenia pri narodení môžu viesť k pravostrannej vrodenej skolióze. Tento typ deformácie chrbtice sa vyznačuje nasledujúcimpríznaky:
- asymetria opísaná vyššie v polohe lopatiek, ramien;
- respiračná dysfunkcia (deformácia hrudníka s pravostrannou skoliózou postihuje dýchací systém);
- fixácia intenzívnej bolesti v driekovej oblasti.
Fyzická diagnóza
Bežným spôsobom detekcie skoliózy je test predklonu. Zároveň lekár vyšetrí chrbticu a zistí rozdiel v tvare rebier na každej strane. V tejto póze je výraznejšia deformácia chrbtice.
Ďalej lekár skontroluje úroveň bokov, ramien a polohu hlavy voči sebe navzájom. Kontrolujú sa aj pohyby hrebeňa vo všetkých smeroch.
Na určenie patológií s miechou a nervovými koreňmi lekár kontroluje svalovú silu a reflexy šliach. Používa sa na vrodenú alebo získanú skoliózu.

Inštrumentálna diagnostika
Test predklonu priamo umožňuje zistiť zakrivenie, ale neumožňuje zistiť vrodené deformity stavcov. Z tohto dôvodu sa vykonávajú radiálne diagnostické metódy.
Röntgen
Najjednoduchší a najprijateľnejší spôsob diagnostiky. Je schopný preukázať existenciu deštrukcie stavcov, ako aj posúdiť úroveň zakrivenia hrebeňa. Rádiografia sa vykonáva v dvoch projekciách: predozadná a laterálna.
Ak lekár diagnostikoval „vrodenú skoliózu“, odošle ho na kontrolu k ortopédovidiagnostika.
Počítačová tomografia
Umožňuje všímať si nielen kostné tkanivo stavcov, ale aj mäkké tkanivá - miechu a nervové korene. Výhodou CT je, že poskytuje vrstvu po vrstve presný obraz hrebeňa. Okrem toho môže lekár predpísať viacrozmernú počítačovú tomografiu na čo najpodrobnejšie posúdenie stavu pacienta.
Ultrazvuk
Uskutočňuje sa na odhalenie možných sprievodných abnormalít, napríklad obličiek alebo močového mechúra.
Zobrazovanie magnetickou rezonanciou (MRI)
MRI poskytuje presnejšie hodnotenie stavu mäkkých tkanív, preto sa používa na hodnotenie abnormalít v mieche. Táto metóda nie je spojená s röntgenovým žiarením, jej princíp je založený na silnom magnetickom poli, z tohto dôvodu je kontraindikovaná u pacientov s implantovanými prístrojmi (kardiostimulátory, kochleárne implantáty, umelé kĺby a pod.).
Liečba
Liečba vrodenej skoliózy závisí od jej štádia. Ak ochorenie nie je výrazné, problém možno vyriešiť pomocou konzervatívnej liečby, v ostatných prípadoch je nevyhnutný chirurgický zákrok.
Prvá fáza
V prvej fáze, keď odchýlka nepresahuje 10 stupňov, aby sa dosiahla pozitívna dynamika, špecialisti predpisujú liečbu, ktorej komplex zahŕňa:
- terapeutická gymnastika;
- fyzioterapeutické procedúry;
- sports;
- masáž.

Druhá fáza
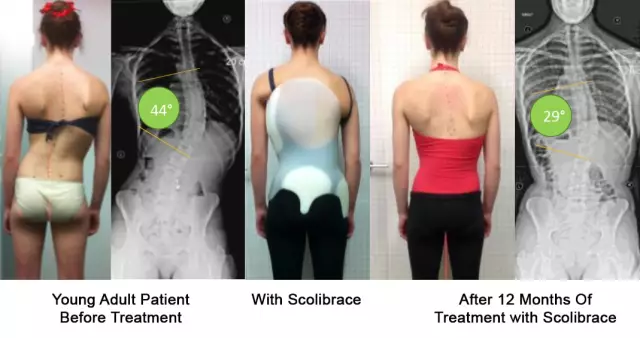
V tomto štádiu vývoja skoliózy polomer zakrivenia nepresahuje 25 stupňov. Pomocou liečebných postupov a cvičení už nie je možné situáciu napraviť. Ako hlavná metóda liečby sa používa špeciálny podporný korzet.

Tretia fáza
Liečiteľné ešte ťažšie, pretože odchýlka môže dosiahnuť 50 stupňov. V tomto prípade je možné okrem bežného nosného korzetu dodatočne použiť špeciálne korekčné zariadenie s naťahovacím efektom. Okrem toho lekár predpisuje fyzioterapeutické postupy. Terapeutické cvičenia by sa mali vykonávať iba pod dohľadom odborníka, všetky cvičenia sa vykonávajú opatrne, bez náhlych pohybov.
Štvrtá etapa
Vo štvrtom štádiu ochorenia, keď zakrivenie presiahne 50 stupňov, všetky vyššie uvedené metódy liečby neprinesú pozitívny výsledok. Jediný spôsob, ako napraviť situáciu, je chirurgický zákrok.
V poslednom čase sa väčšina odborníkov zhoduje v tom, že prvé štádium vrodenej skoliózy je normou a nemali by ste panikáriť. Musíte len sledovať vývoj choroby a zabrániť jej progresii.
Chirurgická liečba je predpísaná, ak zlyhali konzervatívne metódy, korzet a sadra nedokázali napraviť situáciu alebo je zdravie pacienta v reálnom ohrození.

Je možné vykonať chirurgickú liečbunasledujúcimi spôsobmi:
- Hemiapifyziodéza.
- Odstránenie hemivertebrae.
- Rastúci dizajn.
- Zlúčiť.
V prvom prípade sa operácia vykonáva na jednej strane deformácie a jej podstatou je odstránenie oblastí rastu. Deformácia je zvyčajne na jednej strane konkávna a na druhej konvexná. Pomocou špeciálnych implantátov to chirurg koriguje a konkávna časť môže ďalej rásť, čo povedie k autokorekcii.
Na nápravu situácie môžete odstrániť hemivertebrae. Chirurg odstráni anomáliu, po ktorej bude pacient potrebovať nejaký čas, kým dolné a vyššie umiestnené stavce zrastú.
Pooperačné obdobie zahŕňa nosenie špeciálneho korzetu. Trvanie zotavenia určuje iba špecialista. Hoci je operácia účinná, pravdepodobnosť komplikácií, ako je krvácanie a neuralgické poruchy, je pomerne vysoká.
Pri chirurgických zákrokoch sa často používa metóda zakladania špeciálnych rastových štruktúr. Ich hlavnou výhodou je, že sa postupne predlžujú a to nebráni dieťaťu v raste a vývoji.
Všetky manipulácie sa vykonávajú zo zadného prístupu. Pri operácii sa používajú tyče, ktoré sa pomocou špeciálnych skrutiek pripevňujú k chrbtici. Približne raz za 6-8 mesiacov sa štruktúra predlžuje. Najčastejšie navyše dieťa musí nosiť korzet. Moderná technológia výrazne zlepšila liečbu. Teraz už nemusíte často vykonávať operácie vkladaním novej tyče. Dizajnpredlžuje sa, keď pacient rastie.
Fúzia operácia má za cieľ zastaviť rast chrbtice v určitej oblasti. Aby bola operácia úspešná, chirurg musí odstrániť iba zadnú časť stavca a na jeho miesto nainštalovať kostný štep, ktorý sa nakoniec spojí s „príbuznými“a vytvorí jedinú štruktúru.
Ako dieťa dospieva a rastie, chrbtica už nemení tvar, čo znamená, že deformácia už nebude postupovať. Treba mať na pamäti, že operácia je spojená aj s určitými rizikami. Po operácii sa kostný blok môže správať nepredvídateľne. Tento proces vedie k zakriveniu chrbtice na inom oddelení.

Chirurgický zákrok má najčastejšie pozitívny vplyv na ďalší stav pacienta. Ak nenastanú komplikácie, pacient môže vstať z postele už 2-3 týždne po operácii. V normálnom priebehu pooperačného obdobia je pacient v nemocnici týždeň, potom môže pokračovať v zotavovaní doma.
Obmedzenie fyzickej aktivity je zvyčajne 1 rok. Počas tohto obdobia sa musíte pohybovať opatrne, nedvíhajte závažia. Čím nižšie je zaťaženie chrbtice, tým rýchlejšie bude zotavenie. Najprv pacient nosí korzet. 1-2 roky je potrebné byť neustále pod dohľadom lekára, absolvovať RTG vyšetrenie.